¿Has tenido una infección de muela antes? Si es así, seguro que ya sabes lo mucho que duele y te preguntarás: ¿Qué tomar para la infección de muelas? En estos casos, lo más aconsejable es acudir rápidamente al odontólogo general. Sobre todo, para paliar el sufrimiento y evitar complicaciones, que pueden resultar bastante graves. Por eso, es importante actuar lo antes posible.
Este tipo de afección es bastante común, y para algunas personas, es algo recurrente. En este artículo hablaremos sobre sus posibles causas, síntomas y complicaciones si no son tratadas a tiempo.
Hablaremos del tratamiento con antibióticos para la infección de muela, al menos los más comunes como: Amoxicilina, Eritromicina, Clindamicina y Metronidazol. Teniendo muy claro que siempre debe ser bajo la supervisión médica.
- Definición: Una infección demuelas es una enfermedad causada por bacterias que invaden el interior del diente, generando dolor intenso y acumulación de pus. Descubre más.
- Causas de la infección de muela: Las causas incluyen caries no tratadas, traumatismos, enfermedad periodontal y pericoronaritis, que pueden llevar a la infección de la pulpa dental. Ver causas.
- Antibióticos para una infección de muela: Se utilizan para infecciones leves/moderadas y deben ser recetados por un profesional de la salud para evitar complicaciones. Saber más.
- Tratamientos para la infección de muela localizada: El tratamiento varía según la gravedad, desde eliminar la caries hasta realizar una endodoncia en casos irreversibles. Ir a tratamientos.
- Tratamiento para la infección de muela difusa: En casos de infección difusa, se requiere atención hospitalaria con terapia intravenosa y drenaje quirúrgico para evitar complicaciones graves. Más información.
Antibióticos para una infección de muela


Se usan para infecciones leves/moderadas, por vía oral. Tu odontólogo te indicará qué antibióticos tomar para la infección de muelas: las dosis y la duración del tratamiento con antibióticos. Cada uno de estos medicamentos tiene sus propias indicaciones y contraindicaciones. Por lo tanto, es esencial que esté recetado por profesional de la salud. Ya que no se venden antibióticos sin receta para el dolor de muelas.
«Es muy importante que la población entienda que los antibióticos no sirven para aliviar el dolor. Tomar antibióticos cuando no son necesarios puede llevar a producir resistencia bacteriana. Esto significa que las bacterias podrán crecer y reproducirse aún en presencia del antibiótico en el organismo. El dentista evaluará cada caso en particular para determinar si es necesario la toma de antibióticos o bien solo realizar un tratamiento a nivel local para eliminar la infección.»
Amoxicilina:
El cuerpo lo absorbe muy bien por vía oral. Tienen un amplio margen de seguridad, se pueden administrar altas dosis sin causar toxicidad. Se absorbe en un 90% en presencia de comida en el estómago. Se suele usar para abscesos e infecciones de muelas. Contraindicado para alérgicos a la penicilina.
Eritromicina:
Indicado especialmente para infecciones del tracto respiratorio superior, piel y tejidos blandos. Es la opción de elección para los alérgicos a las penicilinas. Es bien absorbida por el tracto intestinal, aunque es destruida por el ácido gástrico. La presencia de alimentos en el estómago disminuyen su absorción. Puede producir efectos gastrointestinales, dolores de cabeza e hipersensibilidad.
Clindamicina:
Puede actuar como bacteriostático (detienen el crecimiento y reproducción bacteriana) o bactericida (mata las bacterias), dependiendo de la concentración del fármaco que se alcance en el sitio de infección. Puede ser administrado por vía oral o parenteral (intramuscular y endovenosa). El 90% de la clindamicina se absorbe rápidamente por el tracto intestinal, la presencia de comida no modifica la absorción. Puede causar reacciones gastrointestinales como náuseas, vómitos, diarrea, dolor abdominal.
Metronidazol:
Es un fármaco bactericida. Llega bien al foco en las infecciones de origen dental y puede ser un fármaco de elección en la gingivitis ulceronecrotizante aguda (GUNA) y en la enfermedad periodontal. No se recomienda su empleo durante el embarazo. Suele administrarse asociado con otros antibióticos. Pero no se recomienda para pacientes con enfermedades intestinales o hepáticas, trastornos del sistema nervioso o en las células sanguíneas.
¿El tratamiento con antibiótico para infección de muela, es siempre necesario?
Las infecciones dentarias deben recibir en primer lugar el tratamiento a nivel local correspondiente, y a veces complementarse con tratamiento sistémico (antibióticos).
Las opciones terapéuticas disponibles, a veces combinadas, son las siguientes:
- Tratamiento odontológico (obturación, endodoncia, tartrectomía, etc.)
- Tratamiento quirúrgico (drenaje de abscesos, desbridamiento de tejidos, exodoncias, etc.)
- Tratamiento antimicrobiano (uso de antibióticos).
- Tratamiento sistémico de soporte (analgésicos, antiinflamatorios, etc.).
El uso de antibióticos para la infección de muelas, depende del nivel de gravedad. Cuando hablamos de una infección localizada y que solo se ve afectada la pulpa, no será necesario.
Tratamientos para la infección de muela localizada
La causa más común de una infección dentaria es la caries dental. Cuando ésta es muy profunda, puede llegar a infectar la pulpa generando una pulpitis. En estos casos donde la infección solo afecta a la pulpa el tratamiento es sencillo: si se trata de una pulpitis reversible, solo se elimina el tejido infectado (caries) y se restaura el diente con una resina o incrustación devolviéndole la forma al mismo. Cuando se trata a tiempo, el diente puede mantenerse vital por un buen tiempo.


Cuando la pulpitis es irreversible, se necesita un tratamiento de conducto -endodoncia- para eliminar la pulpa necrótica y la posterior reconstrucción del diente.
El absceso dental es la acumulación de material purulento -pus- en el ápice de la raíz del diente y el tratamiento consiste en el drenaje quirúrgico o mediante el uso de antibióticos.
Los abscesos dentales generalmente no necesitan tratamientos con antibióticos. Sin embargo, si el paciente manifiesta síntomas de infección difusa -como fiebre- sí será necesario el uso de antibióticos, para evitar que la infección siga avanzando.
Tratamiento para la infección de muela difusa
Cuando hay signos y síntomas de una infección difusa o se sospecha de su existencia, el paciente debe ser atendido en un hospital. El profesional que debe atender estos casos es el cirujano maxilofacial, que también es dentista. El tratamiento principal es la terapia con antibióticos intravenosos y el drenaje quirúrgico del absceso.
La razón por la cual estos casos deben tratarse en un hospital es porque existe el riesgo de que el paciente desarrolle una celulitis, una meningitis, endocarditis bacteriana o muchas complicaciones que pueden llegar a ser mortales.
| Signos y síntomas infección muela localizada | Signos y síntomas infección muela difusa |
|
|
Para saber sobre remedios naturales lee nuestro artículo sobre remedios caseros para el dolor de muela.
¿Qué es una infección de muela?
La infección de muela es una enfermedad causada por la invasión del interior de un diente o tejidos que conforman o rodean al mismo, por parte de bacterias procedentes del exterior. Para que comprendas bien este apartado, primero debes saber que el diente está formado por tres capas:
- Esmalte.
- Dentina.
- Pulpa.
- Cemento.
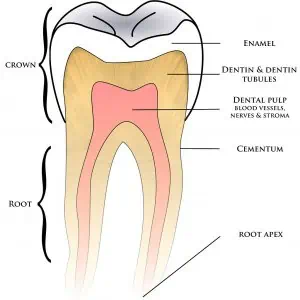

El esmalte es la capa externa, la que todos vemos. Es dura, resistente y protege los demás tejidos del diente. Solo hay esmalte a nivel de la corona. En cambio, la parte de la raíz más externa se llama cemento. El cemento es un tejido mucho más blando que el esmalte, de densidad similar a la del hueso.
El cemento a diferencia del esmalte es muy permeable, por lo que muchas veces, al estar expuesto a la cavidad bucal, en caso de retracción de encías por ejemplo, los estímulos dolorosos ingresan por este medio.
La dentina es un tejido duro mineralizado, aunque mucho mas elástico que el esmalte o el cemento. La dentina tiene prolongaciones nerviosas provenientes de la pulpa dental, por lo que muchas veces al estar infectada se percibe dolor de la pieza dentaria.
En la capa mas profunda de la dentina, se encuentra la pulpa. Es un tejido orgánico lleno de vasos sanguíneos y terminaciones nerviosas. Es lo que comúnmente se conoce como “el nervio del diente”. La infección de la pulpa por caries, o la exposición de la misma por un traumatismo causa muchísimo dolor.
Cuando las bacterias atraviesan el esmalte y la dentina, llegan a la pulpa produciendo una infección dental. La infección causa la acumulación de pus y la pulpa soporta más y más presión a medida que la infección avanza. Por esta razón, se produce ese dolor de muela tan intenso que nadie soporta.
En algunos casos, la infección se extiende hacia la zona apical del diente -punta de la raíz- y puede afectar los tejidos que rodean el diente, llegando incluso a la encía, ligamento periodontal y el hueso de soporte.
¿Cuáles son las causas de la infección de muela?
Las causas por las cuales las bacterias podrían llegar al interior de una muela son las siguientes:

Infección de muela por caries
La caries es la forma más común de infección dental. En un comienzo, la caries se encuentra en la superficie del esmalte. Pero si no se trata a tiempo la infección avanza destruyendo tejido. Poco a poco, se va haciendo más profunda. Al alcanzar la dentina ya es posible que sientas molestias y dolor.
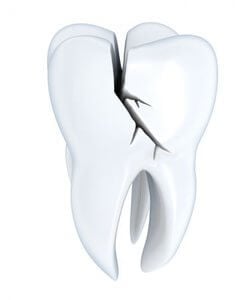

Infección de muela por traumatismo
Un diente roto o fracturado permite la entrada de bacterias. Si alcanzan la pulpa se producirá una infección igual a la producida por la caries no tratada.
Infección por enfermedad periodontal
La gingivitis y la periodontitis pueden favorecer la infección de una muela. Al infectarse el ligamento periodontal (tejido que le da anclaje al diente en el hueso), las bacterias pueden infectar la pulpa, al ingresar por la zona del ápice.
Infección de muela por pericoronaritis
La pericoronaritis se trata de una infección del saco pericoronario, o sea el tejido blando que rodea a un diente en proceso de erupción.
Cuando la pieza dentaria empieza a erupcionar, se perfora la encía abriendo una vía de entrada para las bacterias, y al ser una zona de tan difícil de limpiar, puede terminar infectándose. Se da comúnmente durante la erupción de los terceros molares inferiores.
Lo ideal es siempre prevenir, tener citas de control en odontología general
«Es muy importante higienizar la zona, y es muy complicado hacerlo debido al pequeñísimo tamaño de la boca de entrada de las bacterias.
Se recomienda realizar enjuagues con agua oxigenada al 3% y agua regular en una relación 1:1 (50%-50%). De esta forma el líquido podrá entrar en esa cavidad tan pequeña, terminando con las bacterias.
Tener siempre en cuenta que ante cualquier molesta dentaria debes acudir a tu odontólogo.»
Preguntas frecuentes
Los analgésicos y antiinflamatorios como el paracetamol e ibuprofeno te ayudarán a aliviar las molestias. Disminuyen el dolor y la inflamación. Aun así, debes visitar al dentista para que este te de las especificaciones necesarias: dosis, horarios y duración del tratamiento. Es posible que en alguna ocasión te recete antibiótico para la infección de muelas.Te recordamos que automedicarse no es aconsejable. Siempre es recomendable tomar medicamentos bajo supervisión de un profesional de la salud.
En cuanto al uso de antibióticos, NO DEBES AUTOMEDICARTE. Siempre deben usarse bajo prescripción médica. No siempre son necesarios pero en la mayoría de los casos, tu dentista, te recetará antibióticos para asegurarse de que la infección de muela no se expanda a otros tejidos.
Los antibióticos más eficientes para tratar la infección de muela son:
- AmoxicilinaEritromicinaClindamicinaMetronidazol
Se usan en infecciones leves/moderadas. Todos se administran por vía oral. Tu dentista te indicará las dosis y la duración del tratamiento con antibióticos. Cada uno de estos m
El síntoma principal es un dolor constante en la muela que no desaparece completamente al tomar ni analgésicos ni antinflamatorios. Si además, tienes estos síntomas, es hora de ir al dentista:
- Encía inflamada.Dolor de garganta.Dolor de oído.Ganglios del cuello inflamados.Fiebre.Malestar general.
La extracción debe suele ser la última alternativa de tratamiento. Sólo será indicada en caso de que todos los tratamientos anteriormente desarraollados hayan fracasado.
Normalmente, tras la extracción de una muela infectada debas tomar antibióticos para disminuir la carga bacteriana al momento de la extracción y mejorar el pronóstico del post operatorio. Suele darse antibiótico 2 días previos a la extracción, y completar la toma del mismo los días posteriores.
La infección de muela dura hasta que se elimina la causa que lo origina. Te recomendamos ir al dentista para una valoración profesional. El profesional identificará la causa y procederá a eliminarla. Es la única forma de curar una infección de muela antes de que cause problemas mayores.
Sistema Nacional de Salud: Tratamiento antibiótico de la infección odontogénica. Consultado 31 de octubre de 2022.
Tecnología para la Salud: Antibióticos específicos para las infeccione dentales y contraindicaciones. Consultado 31 de octubre de 2022.
M. Kilian, I.L.C. Chapple, M. Hannig, P.D. Marsh, V. Meuric, A.M.L. Pedersen: The Oral microbione – an update for oral healthcare professionals. Consultado 31 de octubre de 2022.
Juan Ramón Maestre Vera: Opciones terapéuticas en la infección de origen odontogénico. Consultado 31 de octubre de 2022.
Goodman y Gilman: “Las bases Farmacológicas de la Terapéutica”. McGraw Hill. Interamericana. Madrid 2019. Consultado 31 de octubre de 2022.
MedlinePlus: Absceso dental. Consultado 31 de octubre de 2022.
Manual MSD. Dolor dental e infección. Consultado 31 de octubre de 2022.
Gacetadental.com. Infección de muela. Síntomas y tratamiento para eliminarla. Consultado 31 de octubre de 2022.
Sistema Nacional de Salud: Tratamiento antibiótico de la infección odontogénica. Consultado 31 de octubre de 2022.
Tecnología para la Salud: Antibióticos específicos para las infeccione dentales y contraindicaciones. Consultado 31 de octubre de 2022.
M. Kilian, I.L.C. Chapple, M. Hannig, P.D. Marsh, V. Meuric, A.M.L. Pedersen: The Oral microbione – an update for oral healthcare professionals. Consultado 31 de octubre de 2022.
Juan Ramón Maestre Vera: Opciones terapéuticas en la infección de origen odontogénico. Consultado 31 de octubre de 2022.
Goodman y Gilman: “Las bases Farmacológicas de la Terapéutica”. McGraw Hill. Interamericana. Madrid 2019. Consultado 31 de octubre de 2022.
MedlinePlus: Absceso dental. Consultado 31 de octubre de 2022.
Manual MSD. Dolor dental e infección. Consultado 31 de octubre de 2022.
Gacetadental.com. Infección de muela. Síntomas y tratamiento para eliminarla. Consultado 31 de octubre de 2022.




