La gingivite est une forme courante et légère de la maladie parodontale. Elle touche la partie de la gencive qui entoure la base de la dent, le « bord libre » et peut concerner les adultes comme les adolescent.e.s.
Dans ce dossier spécial consacré à cette maladie infectieuse, vous découvrirez notamment :
- Les symptômes et les traitements de la gingivite dentaire ;
- Les formes graves de la gingivite comme la gingivite desquamative ou la gingivite hypertrophique ;
- Nos astuces pour lutter contre cette pathologie dentaire
Qu’est-ce qu’une gingivite ?
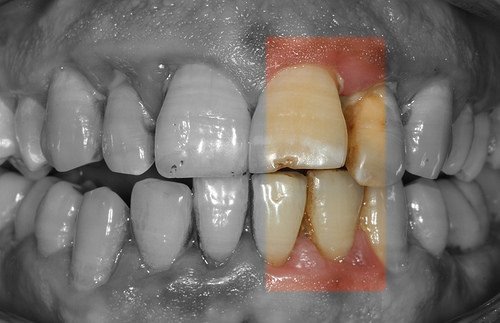
La gingivite est une maladie bucco-dentaire d’origine infectieuse qui se caractérise par l’inflammation des tissus gingivaux entourant les dents.

Il s’agit de la plus bégnine des pathologies touchant les gencives. Considérée comme superficielle, elle se traite rapidement à l’aide d’un détartrage et de la prise en compte de bonnes habitudes d’hygiène dentaire.
Non traitée, en revanche, elle se évolue en parodontite, pathologie dentaire plus grave caractérisée par l’inflammation des tissus de soutien de la dent.
Les 3 stades de la gingivite
La gingivite peut connaître plusieurs stades, plus ou moins graves, affectant la santé des gencives et, à terme, des dents et des os :
- Stade initial de la gingivite : l’inflammation est généralement légère. Les symptômes peuvent inclure des gencives rouges et gonflées, ainsi que des saignements lors du brossage ou de l’utilisation du fil dentaire. À ce stade, les dommages sont souvent réversibles grâce à une bonne hygiène bucco-dentaire et des soins dentaires professionnels.
- Stade modéré de la gingivite : si elle n’est pas traitée, la gingivite progresse. Les symptômes deviennent plus évidents, les saignements plus fréquents. Des douleurs lors du brossage peuvent apparaître, ainsi qu’une mauvaise haleine persistante et une sensibilité gingivale. Une intervention professionnelle est alors nécessaire pour prévenir la progression de la maladie ;
- Stade avancé ou parodontite : à ce degré d’évolution, l’os et les tissus qui soutiennent les dents sont endommagés. Les symptômes comprennent une rétraction gingivale, la formation de poches parodontales et peuvent aller jusqu’à une perte osseuse. Le traitement est plus complexe et nécessite des procédures spécialisées afin de prévenir la perte des dents.
Pour tout savoir sur la parondontite, nous vous invitons à consulter notre article dédié à ce sujet.
Gingivite ou parodontite ?
La gingivite et la parodontite sont deux stades de la maladie parodontale, mais elles diffèrent significativement en termes de gravité et d’impact sur la santé bucco-dentaire.
La gingivite est le stade premier de la maladie parodontale. Elle se caractérise par une inflammation des tissus gingivaux.
La parodontite, quant à elle, est une forme avancée de maladie parodontale, dans laquelle l’inflammation et l’infection se propagent aux tissus de soutien des dents comme les os et les ligaments alvéolo-dentaires.
Pour bien comprendre la différence entre les deux pathologies, nous vous invitons à regarder la vidéo qui suit :
Autres types de gingivite
D’autres types de gingivite peuvent apparaître dans des cas bien précis :
Gingivite hypertrophique

La gingivite hypertrophique : ou gingivite hyperplasique, se caractérise par un épaississement et une prolifération excessive des tissus gingivaux. Elle se reconnaît à un gonflement marqué des gencives, qui peuvent apparaître rouges, fermes et parfois saignantes.
Elle est fréquemment due à la prise de certains médicaments (immunosuppresseurs, certains antiépileptiques, bloqueurs des canaux calciques, etc.). Dans les cas sévères, la gencive peut recouvrir une partie des dents.
Gingivite hypertrophique localisée (gravidique)
La gingivite hypertrophique localisée (gingivite gravidique) est souvent due aux variations hormonales chez la femme enceinte. Ce type de gingivite se concrétise par une prolifération gingivale rouge vif à la base d’une ou plusieurs dents. La gencive peut saigner abondamment.
Les formes graves
Gingivite ulcéro-nécrotique ou gingivite aiguë
La gingivite ulcéro-nécrotique aiguë (GUNA) est une forme sévère et douloureuse de la gingivite. Elle résulte généralement d’une autre maladie grave, d’un système immunitaire affaibli ou d’un stress important.
Elle est reconnaissable à ses ulcérations douloureuses, une nécrose (mort tissulaire) des gencives, des saignements et douleurs importants, une mauvaise haleine et dans certains cas, de la fièvre et un malaise général.
Elle survient souvent de manière subite, à la suite d’un stress violent ou d’un événement traumatisant.
Il est clairement démontré, par ailleurs, que ce type de gingivite implique l’infection par des bactéries spécifiques, comme Fusobacterium et Borrelia Vicentii.
Leur dissémination dans l’organisme peut être à l’origine d’affections graves touchant le cœur ou provoquant diabète, maladies digestives, voire certaines formes de cancer.
La GUNA représente une urgence dentaire et nécessite une intervention immédiate. Ses conséquences, parfois durables, mettent en évidence l’importance d’un suivi régulier chez son dentiste pour la santé générale.
La gingivostomatite herpétique
La gingivo-stomatite herpétique est une infection orale courante, souvent causée par le virus de l’herpès simplex de type 1 (HSV-1). Les gencives deviennent alors rouges (vif) et gonflées.
Des petites vésicules (cloques) douloureuses, blanches et jaunes, apparaissent sur les gencives, la langue, les lèvres et à l’intérieur des joues, parfois même dans la gorge.
Boire ou manger est douloureux, particulièrement en présence d’aliments chauds, épicés ou acides.
Gingivite desquamative : une forme rare de gingivite
La gingivite desquamative est une maladie rare qui affecte principalement les femmes.
Contrairement à la gingivite causée par les bactéries de la plaque dentaire, cette forme de gingivite est liée à des maladies inflammatoires ou auto-immunes telles que le lichen plan érosif, le pemphigus vulgaire et la pemphigoïde cicatricielle.
Elle peut également être le signe d’une réaction allergique à des produits, aliments ou médicaments.
Elle se caractérise par une desquamation et un pelage de la muqueuse gingivale. Les gencives sont rouges, enflammées et douloureuses. Des zones blanchâtres ou érosives sont parfois présentes, ainsi qu’une sensibilité accrue au brossage.
Les causes de la gingivite
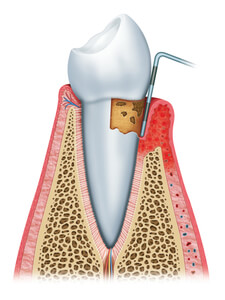
La plaque dentaire non éliminée est le principal facteur responsable de la gingivite.
Cet amas blanchâtre, composé en partie de bactéries et de résidus alimentaires, doit en effet être régulièrement éliminé par le brossage et l’utilisation du fil dentaire. Si ce n’est pas le cas, elle se calcifie, durcit et crée une surface rugueuse, le tartre.
La nouvelle plaque dentaire s’y accumule alors plus facilement, aggravant l’inflammation des gencives.
Le brossage des dents n’est pas efficace contre le tartre. Seul votre dentiste pourra alors l’éliminer grâce à un détartrage.
Les autres facteurs
Malheureusement, certain.e.s patient.e.s sont plus exposées que d’autres aux affections de la gencive. . Les autres causes que nous pouvons associer à une probabilité élevée de gingivite sont les suivants :
- Facteurs génétiques héréditaires ;
- Changements hormonaux : les modifications hormonales pendant la grossesse, la puberté, la ménopause peuvent rendre les gencives sensibles et faciliter l’apparition ou le développement de la gingivite en fragilisant les tissus
- Le tabagisme : fumer augmente le risque de gingivite en fragilisant les tissus ;
- Obturations et prothèses dentaires mal ajustées qui peuvent créer des zones de rétention de la plaque dentaire ;
- Une alimentation pauvre en nutriments, particulièrement en vitamine C (scorbut) ou en vitamine B3 (pellagre), peut affecter la santé des gencives ;
- Médicaments : certains traitements peuvent affecter la santé bucco-dentaire, en réduisant par exemple la production de salive. Cela peut aggraver l’accumulation de plaque dentaire.
En présence de saignements des gencives, il est essentiel de ne pas cesser le brossage. Ces saignements, souvent signes de gingivite, résultent de l’accumulation de plaque dentaire. Un brossage régulier et une hygiène parfaite sont essentiels pour éliminer la plaque et améliorer la santé des gencives. Adaptez plutôt votre technique en utilisant une brosse à dents à poils souples et un brossage doux, pour ne pas aggraver l’irritation. Et consultez votre spécialiste.
Quels sont les symptômes de la gingivite ?
Les symptômes de la gingivite peuvent varier, mais incluent généralement les signes suivants
- Gencives rouges et enflées ;
- Gencives qui saignent lors du brossage ou de l’utilisation du fil dentaire, voire spontanément ;
- Mauvaise haleine ou halitose, parfois persistante
- Sensibilité gingivale, douleur au toucher.
À son stade initial, la gingivite est indolore. Il est donc recommandé de surveiller régulièrement ses gencives et d’être attentif à l’éventuelle apparition de l’un de ces symptômes. Un diagnostic et un traitement précoces peuvent prévenir les complications et rétablir la santé des gencives.
Comment prévenir la gingivite ?
Le traitement est basé essentiellement sur un détartrage régulier (tous les 3 à 6 mois dans les cas chroniques) et la mise en place de règles d’hygiène strictes.
Pour éviter la gingivite et sa réapparition :
- Respecter un bon brossage au minimum deux fois par jour permet l’élimination de la plus grande partie de la plaque dentaire. Une hygiène bucco-dentaire quotidienne et rigoureuse aide parfaitement à prévenir l’accumulation de plaque ;
- Privilégier une alimentation équilibrée et riche en probiotiques, faible en sucre et acide ;
- S’assurer une hydratation suffisante, apte à maintenir une bonne salivation ;
- Stopper le tabac ;
L’utilisation d’un jet dentaire, en complément du brossage, élimine la plaque dentaire et même le tartre en formation dans les endroits inaccessibles avec la brosse.
Pour les personnes sujettes aux gingivites, il s’agit d’un appareil incontournable. Aussi efficace que le fil dentaire, pour certains modèles, il peut permettre d’éliminer les bactéries présentes dans les sillons gingivaux (à la jonction dent/gencive) sans provoquer de saignements.
Retrouvez, ci-dessous, notre sélection des meilleurs jets dentaires du marché :
Vous l'aurez compris : lutter contre la gingivite passe avant tout par de bonnes habitudes d'hygiène bucco-dentaire.
Comment traiter la gingivite dentaire ?
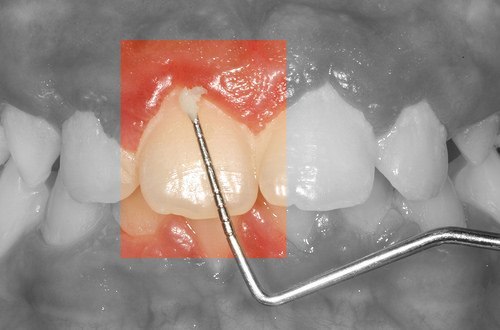
Le traitement de la gingivite vise à réduire l’inflammation des gencives et à prévenir la progression vers des formes plus graves de la maladie parodontale. Les principales approches de traitement sont les suivantes :
- L’unique manière d’enlever la plaque qui s’est accumulée et transformée en tartre est de recourir aux services d’un chirurgien-dentiste . Il effectuera un détartrage approfondi des dents pour éliminer le tartre supra et sous-gingival, responsable de l’inflammation ;
- L’utilisation de certains dentifrices spéciaux pourra être prescrit en complément des interventions afin de réduire l’inflammation ;
- Dans les cas les plus critiques et avancés, il peut être nécessaire de recourir à un surfaçage radiculaire. Cette technique vise à nettoyer les racines dentaires pour éliminer le tartre et la plaque dentaire sous la ligne gingivale. La surface de la racine est ensuite lissée, ce qui la rend moins propice à l’accumulation de nouvelle plaque ;
- Il sera ensuite indispensable de veiller à adopter une hygiène dentaire irréprochable (brossage et jet dentaire quotidien) pour prévenir la réapparition de la gingivite.
L’utilisation d’un rince-bouche antibactérien peut aider à réduire le nombre de bactéries dans la bouche et diminuer ainsi l’inflammation. Les plus adaptés sont souvent à base de Chlorhexidine, mais ne doivent pas être utilisés de façon prolongée sans avis médical, car ils modifient la flore buccale.
Et si la gingivite persiste ?
Quand la maladie évolue en parodontite, un nettoyage parodontal profond (surfaçage radiculaire) ou une chirurgie parodontale sont généralement inévitables. La seconde intervention comprend l’incision et le décollement des gencives ppour pouvoir atteindre les zones infectées, réduire les poches parodontales et restaurer les tissus endommagés.
Si l’os est très endommagé, une greffe osseuse s’imposer.
Les traitements sont-ils remboursés ?
Le détartrage est remboursé par la sécurité sociale sur la base d’une prise en charge à 60% pour un tarif conventionnel de 43,38€, pour les deux arcades, soit un remboursement de 26,02€.
Si la gingivite évolue en maladie parodontale, les traitements de parodontologie ne sont pas pris en charge par l’Assurance Maladie. Les parodontistes fixent, par ailleurs, librement leurs honoraires.
Les prix varient en fonction du traitement, de la localisation du cabinet et des honoraires des spécialistes.
Dans le tableau qui suit, retrouvez les honoraires estimés des 3 principaux traitements parodontaux non remboursés par l’Assurance Maladie en France :
Traitement parodontal | Prix estimatif |
Surfaçage radiculaire | Entre 500 et 1000 € |
Traitement au laser | Environ 2500 € |
Chirurgie parodontale | Environ 5000 € |
Les soins d’une maladie parodontale peuvent se révéler très coûteux, sans aucune prise en charge.
Il est pour cela essentiel d’anticiper cette absence de remboursement. La meilleure solution est de se tourner vers les complémentaires santé dentaires.
Si votre mutuelle n’est pas performante pour la prise en charge de traitements de parodontologie ou si vous ne disposez tout simplement pas de mutuelle dentaire, nous vous invitons à utiliser notre comparateur de mutuelles gratuit.
Très pratique et simple d’utilisation, cet outil vous permet de comparer plus de 400 offres venant de 25 organismes mutualistes. Cette astuce s’avère très utile pour trouver la mutuelle dentaire qui s’adapte le mieux à votre profil afin de prendre en charge vos traitements parodontaux.
Sans engagement, ce comparateur vous permettra à moyen terme de réaliser des économies. N’hésitez plus, les meilleurs prix sont garantis.
Il vous suffira de deux minutes pour répondre aux questions du formulaire.
Comment soigner une gingivite naturellement ?
Trois grands types de remèdes naturels permettent de prévenir et atténuer les symptômes de la gingivite.
- Les remèdes homéopathiques : mercurius solubilis 9CH, Phosphorus 9 CH, Kreosotum 5 CH, Calendula sous forme de gel ou de rince-bouche ;
- Huiles essentielles et gingivite : l’huile essentielle de giroflier, l’huile essentielle de camomille romaine, Tea Tree, menthe poivrée, thym, myrrhe et cannelle ;
- Les remèdes de grand-mère pour soigner la gingivite : succion d’un clou de girofle, massage des gencives avec un gel à la sauge, mastication de gommes à la propolis, huile de coco (oil pulling), rinçages à l’eau salée, gel d’aloe vera.
Quelque soit l’option choisie, nous vous conseillons recueillir l’aval de votre dentiste.
Quelles sont les personnes touchées par cette pathologie ?
75% des personnes entre 35 et 45 ans et plus de la moitié des adolescents de plus de 15 ans sont touchés par la gingivite selon une récente étude de l’OMS.
Si la maladie semble toucher un public très large, elle se développe plus particulièrement chez certains profils spécifiques
- Personnes souffrant de diabète, de leucémie ou de sida
- Femmes enceintes : elles sont particulièrement vulnérables. Les bouleversements hormonaux entraînent une augmentation des niveaux d’oestrogènes et de progestérone. Cela peut affecter la façon dont les tissus gingivaux réagissent à la plaque dentaire. La réponse inflammatoire est en effet plus prononcée. Toute femme enceinte devrait donc, par précaution, multiplier les visites de contrôle chez son dentiste, pendant la grossesse et durant quelques mois après l’accouchement ;
- Les femmes ménopausées sont également plus sujettes à développer une gingivite desquamative, décrite ci-dessus ;
- Les patients ayant une alimentation déséquilibrée et pauvre en nutriments essentiels ;
- Les fumeurs.
Conclusion
La gingivite, condition dentaire fréquente mais souvent négligée, peut avoir des conséquences graves si elle n’est pas traitée à temps.
Une hygiène dentaire rigoureuse, incluant deux brossages quotidiens, une visite annuelle chez le dentiste et l’utilisation d’un jet dentaire, est essentielle pour prévenir et traiter la gingivite.
Dans le cas contraire, des pathologies parodontales peuvent infecter les gencives et mettre en péril la stabilité des dents. À ce stade, les soins requis sont alors beaucoup plus importants et plus onéreux. Il convient à ce moment de trouver des solutions efficaces de remboursement pour limiter le reste à charge.
FAQ : les questions les plus fréquentes sur la gingivite dentaire
Comment soulager une gingivite ?
La solution de première intention, pour soigner une gingivite, consiste à maintenir une hygiène bucco-dentaire rigoureuse et consulter son dentiste pour un détartrage.
Combien de temps dure une gingivite ?
La durée d’une gingivite dépend de la rapidité et de l’efficacité du traitement. Si elle est traitée rapidement, accompagnée d’une bonne hygiène dentaire, la gingivite peut s’améliorer en quelques jours. Et être largement résolue en quelques semaines.
Quels sont les signes de la gingivite ?
Une gingivite se reconnaît rapidement : gencives gonflées, couleur tendant vers le rouge et saignements lors du brossage. Ces symptômes sont généralement des indicateurs clairs de la présence d’une gingivite. Il peut également exister une halitose (mauvaise haleine) persistante et une sensibilité des gencives.
Est-ce que la gingivite est douloureuse ?
La gingivite peut être douloureuse, surtout lorsque l’inflammation des gencives est avancée. Cependant, dans ses premiers stades, la gingivite est parfois asymptomatique.
Site de l’Assurance Maladie : Ameli.fr. Les bons réflexes en cas de gingivite. [en ligne] <https://www.ameli.fr/assure/sante/themes/maladie-gencives/bons-reflexes-gingivite> Consulté le 10 septembre 2018.
Union Française pour la Santé Bucco-Dentaire. La maladie parodontale. [en ligne] <http://www.ufsbd.fr/wp-content/uploads/2016/06/fiche-conseil-MALADIE-PARODONTALE.pdf> Consulté le 10 septembre 2018.
Association Dentaire Canadienne. Gingivite. [en ligne] <https://www.cda-adc.ca/fr/oral_health/talk/complications/diseases/gingivitis.asp> Consulté le 10 septembre 2018.